스웨덴 병원 환자 접촉망 기반 MRSA 전파 모델링
초록
본 연구는 스톡홀름 카운티 전체 환자 입원 기록을 이용해 일일 단위의 고해상도 접촉망을 구축하고, 이를 기반으로 MRSA 전파를 시뮬레이션한다. 네트워크의 이질성으로 인해 초감염자(super‑spreader)가 등장하고, 전파 곡선은 초기 급증 후 다항식 성장 형태를 보인다. 전염 확률 β≈0.008이 역학적 임계값이며, 입원 시 스크리닝이 위생 개선보다 효과적인 방역 전략으로 확인되었다.
상세 분석
이 논문은 기존의 병원 내 감염 모델이 갖는 평균화 가정(예: 평균 체류시간, 평균 재입원율)을 탈피하고, 실제 환자 흐름 데이터를 3,059일에 걸쳐 743,182명의 환자와 485개 시설에 대해 수집하였다. 하루 단위로 “같은 병동에 동시에 입원한 환자”를 연결하는 방식으로 접촉망을 정의했으며, 이는 의료진·환경을 매개로 한 간접 접촉을 암시한다. 네트워크는 시간에 따라 동적으로 변하며, 병동·병원 규모, 주·연간 입원 패턴, 체류시간 분포 등에서 강한 이질성을 보인다. 특히 체류시간은 지수분포가 아닌 장-tail 형태로, 소수의 장기 입원 환자가 다수의 단기 환자보다 감염 전파에 훨씬 큰 기여를 한다는 점을 강조한다.
감염 모델은 세 가지 상태(U, C, I)를 사용한 SIR‑유사 모델이며, 감염 확률 β는 감염자(C)와 전염자(I) 모두에 동일하게 적용한다. 감염 후 잠복기(τ_infec=9.5일)와 자연 회복기(τ_rec=370일)를 설정해 실제 MRSA의 진행 특성을 반영하였다. 파라미터 α_adm(입원 시 감염 비율)과 치료 회복 시간(τ_treat=7일)도 포함했지만, 역학적 임계값 분석에서는 α_adm=0, 치료 효과를 무시한 상황을 가정했다.
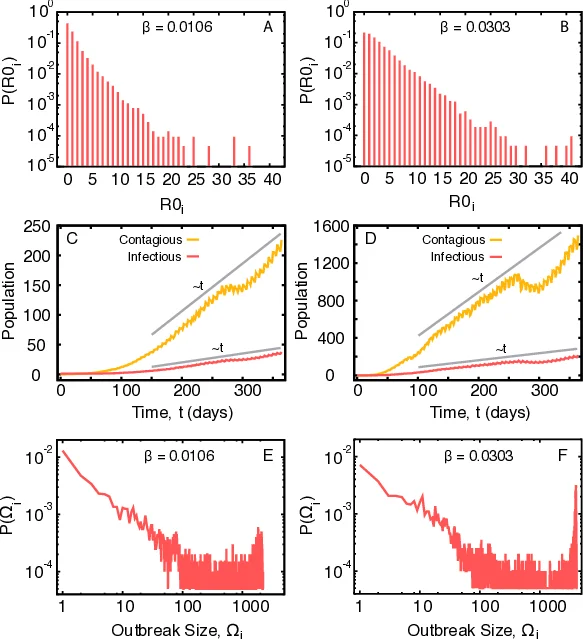
시뮬레이션 결과, β≈0.008에서 R0=1이 되는 역학적 임계값을 확인했으며, β가 이 값을 초과하면 대규모 발병 가능성이 급격히 증가한다. R0 분포는 매우 비대칭으로, 대부분의 환자는 0~1개의 2차 감염을 일으키지만, 일부 환자는 40개 이상의 2차 감염을 일으켜 초감염자 역할을 한다. 이는 해당 환자들이 병동에 장기간 머무르거나 다수의 병동을 오가며 네트워크 중심성을 크게 높이기 때문이다.
시간에 따른 감염자 수는 초기 급증 후 약 100일에 걸쳐 다항식 성장(선형에 가까운 증가) 패턴을 보이며, 주기적 입원 감소(주말·휴가)와 연계된 작은 진폭의 감소가 관찰된다. 발병 규모(Ω)의 분포는 이중 피크를 보이며, 소규모(≤100)와 대규모(≥1000) 발병이 모두 현실적으로 발생할 확률이 있음을 시사한다.
방역 전략 시뮬레이션에서는 입원 시 스크리닝(α_adm 감소)과 손 위생 강화(β 감소)를 비교했으며, 스크리닝이 발병 규모를 크게 억제하는 반면, 손 위생 개선은 상대적으로 미미한 효과만을 보였다. 이는 네트워크 이질성으로 인해 초기 감염자를 조기에 차단하는 것이 전체 전파 사슬을 끊는 데 더 효율적임을 의미한다.
전체적으로 이 연구는 실제 환자 이동 데이터를 기반으로 한 동적 접촉망이 MRSA와 같은 병원 내 감염 전파를 이해하는 데 필수적이며, 정책 입안 시 초감염자 식별 및 입원 전 검사의 중요성을 강조한다.
댓글 및 학술 토론
Loading comments...
의견 남기기